А если путь через поджелудочную?..
...то он ведет не к сердцу, а к панкреатиту
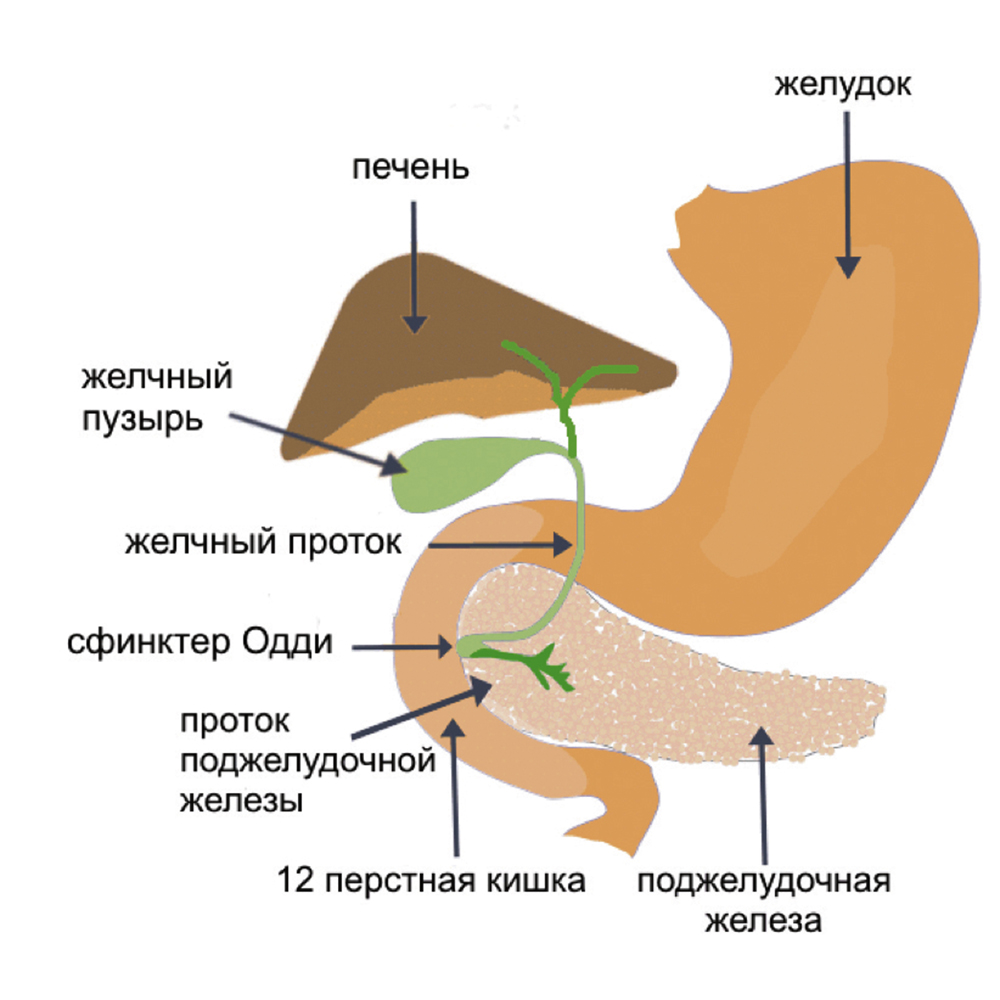
Верхняя часть желудочно-кишечного тракта© Wikipedia/http://training.seer.cancer.gov
Регулярные боли в верхней части живота могут иметь разные причины. Наиболее распространенные – изжога и гастрит. Реже, но опаснее – воспаление поджелудочной железы. Данное заболевание, панкреатит, встречается в двух формах: острой и хронической. Фактически это два заболевания, поскольку патогенез различается. Чаще всего болеют люди старшего и пожилого возраста. Причем от острого панкреатита страдают, как правило, женщины, а от хронического, наоборот, мужчины. Как бы там ни было, мириться с болями под ложечкой, особенно если они усиливаются несмотря на принятые «стандартные» меры, нельзя, следует сразу же обращаться к врачу – он назначит необходимые обследования.
Острый панкреатит
Как правило, его причиной является преждевременное активирование пищеварительных ферментов (трипсиногена, фосфолипазы и др.), вырабатываемых поджелудочной железой. Ферменты активируются еще до поступления в кишечник, поджелудочная железа начинает как бы сама себя переваривать. Сказываются либо нарушения обмена веществ, либо наличие камней в желчевыводящих путях, которые препятствуют выходу «поджелудочных» ферментов.
Если вовремя не начать лечение, острый панкреатит может представлять угрозу жизни. А вот своевременно начатая терапия ведет, как правило, к полному излечению. Однако следует продолжать наблюдаться у врача, поскольку со временем острый панкреатит может повториться.
Хронический панкреатит
Его называют болезнью образа жизни. В большинстве случаев сказывается многолетнее угнетение поджелудочной железы алкоголем и никотином. Недаром и «возраст» у болезни старше (заболевают люди под 60, тогда как острый панкреатит может быть и у 30-летних), и «пол» тот самый, что более склонен к систематическому потреблению алкоголя и курению. В редких случаях, не более 10%, сказывается наследственность: повышенная возбудимость поджелудочной железы.
В зависимости от формы болезни различаются и способы лечения. Основная цель в лечении острого панкреатита – устранение его причин. Назначается, впрочем, и симптоматическое лечение: преодоление обезвоживания организма – одного из наиболее опасных симптомов. При хроническом панкреатите устраняются главным образом симптомы (боли), а причины не поддаются медикаментозному устранению. Однако здоровое питание, отказ от алкоголя и курения способствуют нейтрализации причин.
В обоих случаях важной целью лечения является противодействие развитию последующих заболеваний, которые могут быть спровоцированы панкреатитом. Характерное следствие – недостаточность поджелудочной железы. Она, в частности, перестает справляться с выработкой инсулина, из-за чего развивается диабет II типа.
Болезнь в обеих формах сопровождается определенной дисфункциональностью кишечника. Он плохо переваривает белковую (мясную), a особенно жирную пищу. Поэтому важно соблюдать назначенную врачом диету.
Симптомы
Они во многом схожи, но есть и различия, обусловленные формой заболевания. При остром панкреатите – внезапные, беспричинные, очень сильные боли под грудиной, отдающие в бока и в спину, даже под лопатку. Их нередко путают с сердечными болями, а то и с радикулитом, «назначая» себе самостоятельное лечение (чего делать ни в коем случае не следует). Боли сопровождаются тошнотой и рвотой, вызывая мысли о возможном отравлении. Однако если для пищевого отравления характерен понос, то характерным признаком острого панкреатита является, наоборот, запор. В особо тяжелых случаях, когда приступ сопровождается внутренним кровотечением, специфический признак – кровоподтеки по бокам и в области пупка. И в тяжелом, и в более легком случае на острый панкреатит указывают повышенное содержание в крови ферментов поджелудочной железы, сахара и жиров.
При хроническом панкреатите боли не такие схватывающие, но продолжительные и регулярно повторяющиеся. В этом случае характерны понос и следы недопереваренной пищи. Следует, впрочем, знать, что даже если боли и кишечное расстройство сами собой проходят, это не указывает на отступление болезни. Лечиться надо обязательно: в запущенном случае очаг воспаления может выродиться в злокачественную опухоль. А карцинома поджелудочной железы – один из наиболее опасных и плохо поддающихся лечению видов рака.
Лечение
В острой форме неотложная мера – восстановление жидкостного баланса организма, чтобы не допустить наступления гиповолемического шока. Современные препараты, так называемые блокаторы протонной помпы (PPI, Protonenpumpen-Inhibitoren), защищают воспаленную железу от раздражающего кислотного воздействия со стороны желудка. Производят также обезболивание различными анестетиками, в том числе локального действия. Причем для восстановления нормальной перистальтики кишечника делают даже обезболивание в области позвоночника (препараты вводят специальным эпидуральным катетером). Для восстановления жирового обмена снижают уровень трициклидов в крови, для чего (при необходимости) проводят внешнюю сепарацию крови, забираемой из организма и возвращаемой назад аппаратурой для афереза.
В хронической форме важный элемент терапии – отказ от алкоголя. Одна только эта мера избавляет от болей в каждом втором случае. В более сложных случаях против болей применяют лечебные препараты, проводят местную анестезию (в том числе эпидуральным зондом). В особых случаях, если воспаление принимает злокачественную форму, проводят хирургический дренаж, частичное или полное удаление поджелудочной железы. Это, конечно, накладывает сильный отпечаток на весь последующий образ жизни, на особенности питания. Но жить можно и без поджелудочной железы.
Уважаемые читатели!
Старый сайт нашей газеты с покупками и подписками, которые Вы сделали на нем, Вы можете найти здесь:
старый сайт газеты.
А здесь Вы можете:
подписаться на газету,
приобрести актуальный номер или предыдущие выпуски,
а также заказать ознакомительный экземпляр газеты

в печатном или электронном виде

Приятное и полезное